Developmental Community Health System
Co-Creation Based CPPR
การร่วมพัฒนาระบบสุขภาพชุมชนโดยใช้กระบวนการCBPR
การพัฒนาระบบสุขภาพชุมชน เป็นการทำให้ชุมชนมีสุขภาวะที่ดีขึ้น มีการพัฒนาในทุกด้าน เช่น ด้านเศรษฐกิจ สังคม การปกครอง วัฒนธรรม สิ่งแวดล้อม เป็นต้น การพัฒนาระบบสุขภาพชุมชนเริ่มต้นที่ปรับกระบวนทัศน์ของผู้ให้บริการเปลี่ยนจากระบบโรงพยาบาลเป็นศูนย์กลาง มาเป็นยึดผู้คนเป็นศูนย์กลาง ( World Health Organization. (2008). The world health report 2008 : primary health care now more than ever. World Health Organization )
รวมถึงการปรับกระบวนทัศน์ของผู้ที่อาศัยอยู่ในชุมชน ทุกเศษเสี้ยวต้องถูกนับเป็นหุ้นส่วนกันในการดูแลระบบสุขภาพของชุมชน โดยสร้างการมีส่วนร่วมและการเป็นเครือข่ายของสมาชิกและองค์กรกลุ่มต่าง ๆ ที่อยู่ในชุมชน เพื่อให้บรรลุเป้าหมายการดูแลสุขภาพชุมชน
อย่างไรก็ตามองค์ประกอบของการพัฒนาระบบสุขภาพชุมชน คือ การเสริมพลังบริการสุขภาพในชุมชนให้ไวต่อความทุกข์และความเป็นมนุษย์ของผู้คน (โกมาตร จึงเสถียรทรัพย์ : สู่จินตนาการใหม่ คืนหัวใจให้สุขภาพชุมชน) การเพิ่มศักยภาพในการช่วยเหลือดูแลซึ่งกันและกันให้กับสมาชิกของชุมชน และการสร้างความเข้มแข็งให้องค์กรและกลุ่มปฎิบัติการของประชาชนในชุมชน การจัดการสิ่งแวดล้อม วิถีการดำเนินชีวิต วัฒนธรรม ตลอดจนปัจจัยที่กำหนดภาวะสุขภาพของประชาชน
การพัฒนาระบบสุขภาพชุมชน โดยคลินิกหมอครอบครัวพรุใน ใช้แนวคิดการทำงาน Community Based Participatory Research (CBPR) เพื่อร่วมสร้าง (Co-Creating) ระบบสุขภาพชุมชน ผ่านการเรียนรู้ร่วมกัน ( Mutual Learning) และผ่านการลงมือทำร่วมกันอย่างต่อเนื่อง
โครงการที่่ประสบความสำเร็จในการสร้างระบบสุขภาพชุมชน
1.โครงการออกแบบเรือนพักผู้ป่วยและศูนย์แพทย์ชุมชนอย่างมีส่วนร่วมของชุมชน ปี 2010 (พศ.2553)
2.โครงการกองทุนน้ำมัน ปี 2011 (พศ. 2554- ยังดำเนินการต่อเนื่องมาจนถึงปัจจุบัน)
3.โครงการคลินิกมัสยิด ปี 2017 ( พศ. 2560 -ยังดำเนินการต่อเนื่องมาจนถึงปัจจุบัน)
โครงการที่เริ่มกระบวนการ
1.โครงการทศวรรษแห่งการพัฒนาสมองเด็กเกาะยาว
Project Summary English
สรุปย่อโครงการ ภาษาไทย



เราได้ใช้ CBPR conceptual Model มาใช้ในการทำงานร่วมกับทีมชุมชน ตัวแบบนี้ได้ถูกพัฒนาขึ้นโดย University of New Mexico Center For Partipatory Researh (UNM-CPR) และเครือข่ายภาคีระดับชาติ โดยศาสตราจารย์ N.Wallerstein ผู้วิจัยหลักและเป็นผู้อำนวยการของ UNM CPR ได้ให้อนุญาตในการแปลเป็นภาษาไทย
การนำโมเดลนี้ไปใช้ อาจใช้ทั้ง
1.การประเมินกระบวนการที่ผ่านมา
2.การวางแผนการทำวิจัย
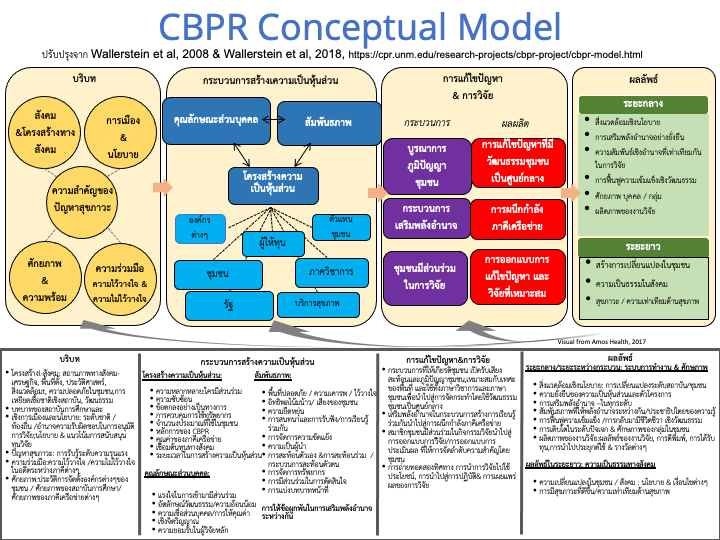
CBPR Conceptual Model -Thai แปลโดย นพ.มารุต เหล็กเพชร
คลิกที่นี่เพื่อไปยัง Original CBPR Conceptual Model English
คลิกที่นี่เพื่อดูไฟล์ CBPR Conceptual Model Thai แบบ Hi-Resolution
ปัจจัยแห่งความสำเร็จของการสร้างระบบสุขภาพชุมชน บริบทเกาะยาว
(จากงานวิจัย CBPR :ในฐานะเครื่องมือและปัจจัยแห่งความสำเร็จของการสร้างระบบสุขภาพชุมชนที่เกาะยาว -CBPR as a tool and keys to success for community health system co-creation on Kohyao Island โดย นพ.มารุต เหล็กเพชร 2023)

อ่าน ฉบับตีพิมพ์ https://so03.tci-thaijo.org/index.php/PCFM/article/view/270617/181243?fbclid=IwAR28594R9B8ls69qK8UNda9xGmBJRDANNSHFfzNZB-tm_OYDVqhsDgXmx0A
- มีการระบุปัจจัยทางสังคมที่กำหนดสุขภาพ
- การแก้ไขปัญหาที่เหมาะสม โดยมีวัฒนธรรมและจิตวิญญาณของชุมชนเป็นศูนย์กลาง
- ชุมชนมีส่วนร่วมอย่างแท้จริง (ขั้น 6 ขั้นไปตามมาตรวัดของอาร์นสไตน์)
โมเดลกังหันลม แสดงปัจจัยแห่งความสำเร็จของการร่วมสร้างระบบสุขภาพชุมชน

Factors contributing to the success of creating a community health system in the context of Kohyao Island:
- Social determinant of health are identified.
- Appropriate problem-solving is implemented, with the community’s culture and spirituality at the center.
- The community genuinely participates (up to level 6 of the Arnstein’s ladder of citizen participation) in the process.”
CBPR as a tool and keys to success for community health system co-creation on Kohyao Island – Marut Lekphet , 2023.
การวิจัยแบบมีส่วนร่วมโดยชุมชนเป็นฐาน:ในฐานะเครื่องมือและปัจจัยแห่งความสำเร็จของการร่วมสร้าง
ระบบสุขภาพชุมชนที่เกาะยาว
บทคัดย่อ
ที่มาและวัตถุประสงค์: Community-Based Participatory Research (CBPR) คือการวิจัยโดยการมีส่วนร่วมของชุมชนกับทีมสุขภาพเพื่อได้มาซึ่งองค์ความรู้ใหม่ในการแก้ไขปัญหาสุขภาพของชุมชน ในประเทศไทยยังมีองค์ความรู้ในการใช้เครื่องมือนี้จากระบบบริการปฐมภูมิไม่มากนัก การศึกษานี้จึงต้องการถอดบทเรียนโครงการพัฒนาระบบสุขภาพชุมชนที่เกาะยาว รวมถึงปัจจัยของความสำเร็จของการสร้างระบบสุขภาพชุมชนโดยใช้เครื่องมือนี้
แบบวิจัย: การศึกษานี้เป็นการวิจัยเชิงกรณีศึกษาที่มีหน่วยวิเคราะห์มากกว่าหนึ่งหน่วย(หลายกรณีศึกษา) โดยนำโครงการวิจัยแบบมีส่วนร่วมที่มีชุมชนเป็นฐานที่ผู้วิจัยได้มีส่วนร่วมตั้งแต่ปี 2007-2023 มาใช้เป็นกรณีศึกษา
วัสดุและวิธีการ:เก็บข้อมูลจากการสัมภาษณ์กึ่งโครงสร้าง การสนทนากลุ่ม การสังเกตโดยตรง วิเคราะห์ข้อมูลโดยวิเคราะห์เนื้อหา และตรวจสอบกับตัวแบบเชิงตรรกะและสร้างคำอธิบายปัจจัยแห่งความสำเร็จโดยใช้ realist evaluation
ผลการศึกษา: : การศึกษาพบว่าองค์ประกอบโครงสร้างของ CBPR ทั้ง 3 กรณี สอดคล้องกับตัวแบบเชิงตรรกะของ Wallerstein ที่ได้ปรับปรุงในปี 2018 และยังมีองค์ประกอบที่สำคัญที่พบเพิ่มเติม ได้นำไปปรับปรุงตัวแบบให้เหมาะสมตามข้อค้นพบ,CBPR ทำให้เกิดการเรียนรู้ร่วมกันระหว่างทีมสุขภาพและทีมชุมชน นำไปสู่การออกแบบการวิจัย (การแก้ไขปัญหาสุขภาพชุมชน) ที่ฟังเสียงชุมชนในมิติต่าง ๆ รวมถึงการมอบอำนาจให้ชุมชน ความสัมพันธ์เชิงอำนาจที่เปลี่ยนแปลงไปนี้นำไปสู่การแก้ไขปัญหาในเชิงยึดคุณค่าความหมายด้านจิตวิญญาณของชุมชนไว้เป็นศูนย์กลางส่งผลทั้งการเปลี่ยนแปลงได้ในหลายระดับทั้งในระบบบริการสุขภาพชุมชนและระบบสุขภาพชุมชน,การศึกษานี้พบว่าปัจจัยของความสำเร็จของ CBPR ในการสร้างระบบสุขภาพชุมชน คือ 1) เป็นโครงการที่มีการระบุปัจจัยปัจจัยเชิงสังคมที่กำหนดสุขภาพ 2)การใช้ภูมิปัญญาและทรัพยากรในชุมชน 3) ชุมชนมีส่วนร่วมอย่างแท้จริงในขั้นควบคุมโดยประชาชน (Citizen control)
สรุป: CBPR สามารถใช้เป็นเป็นเครื่องมือในการแก้ไขปัญหาสุขภาวะของชุมชน โดยอาศัยการร่วมมือกันของผู้ร่วมวิจัยในทีมสุขภาพและทีมชุมชนในทุกขั้นตอนของการดำเนินการ ปัจจัยที่กำหนดความสำเร็จในการสร้างระบบสุขภาพชุมชนที่แก้ไขปัญหาสุขภาวะชุมชนได้อย่างยั่งยืนได้แก่ การระบุปัจจัยปัจจัยเชิงสังคมที่กำหนดสุขภาพ การใช้ภูมิปัญญาและทรัพยากรในชุมชน และระดับการมีส่วนร่วมของชุมชน
คำสำคัญ: การวิจัยเชิงปฏิบัติการแบบมีส่วนร่วมโดยชุมชนเป็นฐาน,การวิจัยกรณีศึกษา,ระบบสุขภาพชุมชน,การมีส่วนร่วมของชุมชน,ปัจจัยทางสังคมที่กำหนดสุขภาพ
Community-Based Participatory Research: As a tool and key of successful for community health system co-creation on Kohyao Island.
Abstract
Background and objective: Community Based Participatory Research -CBPR is research involving community and health teams to acquire new knowledge on solving community health problems. There is limiting knowledge in using this tool from the primary care provider in Thailand. Therefore, this study aims to extract lessons learned from the community health system development project at Koh Yao. And factors of success in building a community health system using community-based participatory research.
Design: This study is case study research with more than one analytical unit (multiple case studies).
Case study research was used community-based participatory research projects that the researcher participated in from 2007-2023.
Methods: Data were collected from semi-structured interviews. Focus group, direct observation Analyze data by content analysis. The logical models were validated and success factors were described using realist evaluation.
Results: The study found that the structural elements of all three CBPRs were valid with the revised Wallerstein logical model in 2018, and additional important elements were also found. The model was then adapted according to the findings. CBPR enables collaborative learning between health and community team lead to research design. The changing power relations lead to solving community problems centered on community spiritual values. can create change at many levels both in the community health service system and the community health system, this study found that the success factors of CBPR in building a community health system are: 1) It is a project that identifies social determinants of health; 2) The use of wisdom and resources in the community. 3) The community is truly involved in the level of control by the people (Citizen Control).
Conclusions CBPR can be used as a tool to build a community health system. Factors that determine the success of building a community health system that can solve community health problems in a sustainable way are: Identifying social determinants of health Use of wisdom and resources in the community and the level of community participation
Keywords: Case study research; CBPR; Case study research, Social Determinants of health; community participation, community health System
อ้างอิง
[1]. สายรัตน์ นกน้อย,ทิศทางการพัฒนาเวชศาสตร์ครอบครัวและการดูแลสุขภาพปฐมภูมิ ตอนที่ 1 : เข้าใจที่มาผ่านประวัติศาสตร์,วารสารระบบบริการปฐมภูมิและเวชศาสตร์ครอบครัว. 2565;5(3):146-162.
[2]. สุพัตรา ศรีวณิชชากร, การปฏิรูปบริการปฐมภูมิ ปรับกรอบ ขยับฐานความคิด สู่บริการสุขภาพปฐมภูมิในทศวรรษใหม่ (เอกสารเรียบเรียงสรุปจากรายงานขององค์กรอนามัยโลก Primary Care Now More Than Ever, World Health Report 2008). 2551.
[3]. ชะนวนทอง ธนสุกาญจน์, ประสิทธิ์ ลีระพันธ์, ลักขณา เติมศิริกุลชัย รายงานฉบับสมบูรณ์ โครงการวิจัยระบบสุขภาพชุมชน สถาบันวิจัยระบบสาธารณสุข. 2557.
[4]. Israel BA, Schulz AJ, Parker EA, Becker AB. Review of community-based research: assessing partnership
approaches to improve public health. Annu Rev Public Health. 1998;19:173-202
[5]. Wallerstein N, Duran B. Community-based participatory research contributions to intervention research:the intersection of science and practice to improve health equity. Am J Public Health. 2010;100Suppl 1:S40–6.
[6]. Community Based Participatory Research for Health. M. Minkler and N. Wallerstein. San Francisco,Jossey Bass. P 27-52.
[7]. Naruemon A, The Continuum from Action Research to Community Based Participation Research.
J Public Health 2010; 40(1): 86-100.
[8]. Trickett EJ, Beehler S. The ecology of multilevel interventions to reduce social inequalities in health. Am Behav Sci. 2013; 5:1227–46.
[9]. Dankwa-Mullan I, Rhee KB, Williams K, Sanchez I, Sy FS, Stinson N, et al. The science of eliminating health disparities: Summary and analysis of the NIH summit recommendations. Am J Public Health. 2010 Suppl 1:S12–8.
[10]. Bryan V, Brye W, Hudson K, Dubose L, Hansberry S, Arrieta M. Investigating health disparities through community-based participatory research: lessons learned from a process evaluation. Soc Work Public Health. 2014;29:318-34.
[11]. Wallerstein N, Oetzel J, Duran B, Tafoya G, Belone L, Rae R. CBPR: What predicts outcomes? In: Minkler M, Wallerstein N, editors. Community-based participatory research for health. 2nd. San Francisco, CA: Jossey Bass; 2008. p. 371–92.
[12]. Eder MM, Carter-Edwards L, Hurd TC, Rumala BB, Wallerstein N. A logic model for community engagement within the Clinical and Translational Science Awards consortium: can we measure what we model?. Acad Med. 2013;88(10):1430-6.
[13]. Duran B, Oetzel J, Magarati M, Parker M, Zhou C, Roubideaux Y,et al. (2019). Toward health equity: A national study of promising practices in community-based participatory research. Progress in Community Health Partnerships: Research, Education, and Action. 2019;13(4):337–352.
[14]. Belone L, Lucero JE, Duran B, Tafoya G, Baker EA, Chan Wallerstein N. et al. Community-Based Participatory Research Conceptual Model: Community Partner Consultation and Face Validity. Qual Health Res. 2016; 26:117–35.
[15]. Wallerstein N, Oetzel JG., Sanchez-Youngman S,Boursaw B,Dickson E,Kastelic S, et al. Engage for Equity: A Long-Term Study of Community-Based Participatory Research and Community-EngagedResearch Practices and Outcomes. Health Educ Behav. 2020;47(3):380–90.
[16]. ยาใจ พงษ์บริบูรณ์. การศึกษาแบบกรณีศึกษา : Case Study วารสารศึกษาศาสตร์ ฉบับวิจัยบัณฑิตศึกษา. คณะศึกษาศาสตร์มหาวิทยาลัยขอนแก่น. 2553;33:4
[17]. Pawson R, Tilley N. Realist evaluation: Sage; 1997.
[18]. ศิรินาถ ตงศิริ, ศุภวิตา แสนศักดิ์, ชนัตถา พลอยเลื่อมแสง,วรพจน์ พรหมสัตยพรต,สุมัทนา กลางคาร. ทฤษฎีและกรอบแนวคิดของการวิจัยเพื่อนำนโยบายสาธารณสุขไปสู่การปฏิบัติ:การวิจัยอย่างเป็นระบบเพื่อค้นหากลยุทธ์การปฏิบัติตามนโยบายที่มีประสิทธิภาพ.วารสารวิจัยระบบสาธารณสุข.2561;12:7-26
[19]. Marchal B,Van Belle S,Van Olmen J,Hoeree T,Kegels G. Is realist evaluation keeping its promise? A review of published empirical studies in the field of health system research. Evaluation. 2012;18:192-212.
[20]. Jagosh J, Bush PL, Salsberg J, et al. A realist evaluation of community-based participatory research: partnership synergy, trust building and related ripple effects. BMC Public Health. 2015;15:725.
[21]. Arnstein SR.A Ladder Of Citizen Participation, Journal of the American Institute of Planners,
1969;35:4:216-224
[22]. DeVoe JE, Bazemore AW, Cottrell EK, et al. Perspectives in Primary Care: A Conceptual Framework and Path for Integrating Social Determinants of Health into Primary Care Practice.
Ann Fam Med. 2016;14(2):104–8
[23]. โกมาตร จึงเสถียรทรัพย์. สู่จินตนาการใหม่คืนหัวใจให้สุขภาพชุมชน. ใน ตกผลึกอุดมการณ์บริการปฐมภูมิ สู่ปฏิบัติการงานสุขภาพชุมชนสถาบันวิจัยและพัฒนาระบบสุขภาพชุมชน. 2550.หน้า 26-36.
[24]. Petiwala A,Lanford D,Landers G, et al. Community voice in cross-sector alignment: concepts and strategies from a scoping review of the health collaboration literature.BMC Public Health. 2021;21(712)
[25]. Oetzel JG,Wallerstein N,Duran BM,Sanchez-youngman S,Nguyen TT,Woo K,et al. Impact of Participatory Health Research: A Test of the Community-Based Participatory Research Conceptual Model. BioMed Res. Int. 2018;(2018).
[26]. Lucero JE. Trust as an ethical construct in community based participatory research partnerships [doctoral dissertation]. Albuquerque: MN: University of New Mexico; 2013.
[27] . สุพัตรา ศรีวณิชชากร,คุณภาพของระบบบริการสุขภาพปฐมภูมิ และการบริหารจัดการระบบประเมินคุณภาพในประเทศไทย,วารสารระบบบริการปฐมภูมิและเวชศาสตร์ครอบครัว 2566;6(2):122-132
[28] . World Health Organization & United Nations Children’s Fund. (UNICEF). Operational Framework forPrimary Health Care. [Internet]. 2020 [cited 2023 August 16]. Available from:https://www.who.int/publications/i/item/9789240017832.
[29] . World Health Organization and the United Nations Children’s Fund (UNICEF). Primary healthcare measurement framework and indicators: monitoring health systems through a primary health care lens. Geneva: WHO and UNICEF; 2022.
World Health Organization. (2008). The world health report 2008 : primary health care now more than ever. World Health Organization
โกมาตร จึงเสถียรทรัพย์. สู่จินตนาการใหม่คืนหัวใจให้สุขภาพชุมชน. ใน ตกผลึกอุดมการณ์บริการปฐมภูมิ สู่ปฏิบัติการงานสุขภาพชุมชน สถาบันวิจัยและพัฒนาระบบสุขภาพชุมชน. 2550 .น 26-36
Wallerstein, N., & Duran, B. (2010). Community-based participatory research contributions to intervention research: the intersection of science and practice to improve health equity. American journal of public health, 100 Suppl 1(Suppl 1), S40–S46. https://doi.org/10.2105/AJPH.2009.184036
Belone, L., Lucero, J. E., Duran, B., Tafoya, G., Baker, E. A., Chan, D., Chang, C., Greene-Moton, E., Kelley, M. A., & Wallerstein, N. (2016). Community-Based Participatory Research Conceptual Model: Community Partner Consultation and Face Validity. Qualitative health research, 26(1), 117–135. https://doi.org/10.1177/1049732314557084
Oetzel, J. G., Wallerstein, N., Duran, B., Sanchez-Youngman, S., Nguyen, T., Woo, K., Wang, J., Schulz, A., Keawe’aimoku Kaholokula, J., Israel, B., & Alegria, M. (2018). Impact of Participatory Health Research: A Test of the Community-Based Participatory Research Conceptual Model. BioMed research international, 2018, 7281405. https://doi.org/10.1155/2018/7281405
Wallerstein, N., Oetzel, J. G., Sanchez-Youngman, S., Boursaw, B., Dickson, E., Kastelic, S., Koegel, P., Lucero, J. E., Magarati, M., Ortiz, K., Parker, M., Peña, J., Richmond, A., & Duran, B. (2020). Engage for Equity: A Long-Term Study of Community-Based Participatory Research and Community-Engaged Research Practices and Outcomes. Health education & behavior : the official publication of the Society for Public Health Education, 47(3), 380–390. https://doi.org/10.1177/1090198119897075